- TOP
- 関節リウマチ外科
専門領域のご紹介
関節リウマチ外科
関節リウマチは全身のあらゆる関節において痛みや腫れを生ずる病気であり、適切な治療が速やかに行われない場合関節の骨や軟骨が破壊され変形や機能障害に至ります。
従って関節の痛み、腫れがみられる場合はレントゲン検査や血液検査などで診断し速やかに治療を開始しなければなりません。
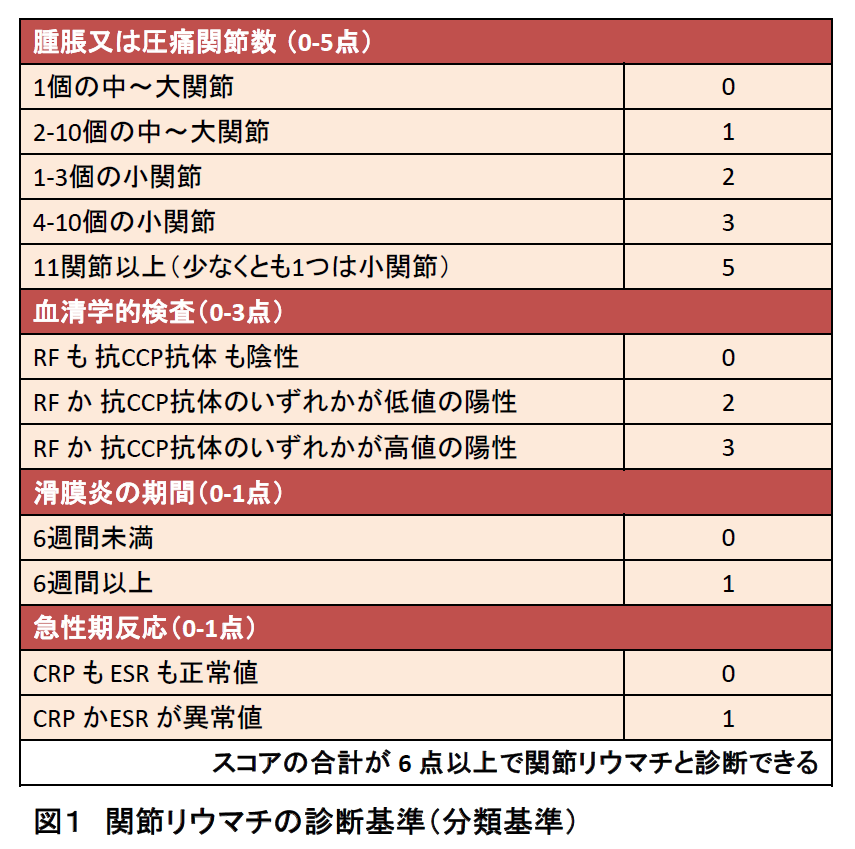
1.診断について
欧州リウマチ学会/米国リウマチ学会が共同で提唱した診断基準(分類基準)を示します(図1)。簡単に述べますと①罹病期間(腫れや痛みが出始めてからの期間)が6週間以上続く方は特に精密検査が必要です。②膝が一ヶ所大きく腫れる方よりも手指の関節が多数腫れる方は特に精密検査が必要です。※但し単純レントゲン検査で関節リウマチに特有の所見(骨びらん)がみられる場合、(図1)に示す得点表を用いなくても関節リウマチの診断が可能となります。
2.薬物による治療について
患者さんにはそれぞれ様々な背景があるため、必ずしも全ての患者さんに同様に定石通りの治療が可能ではないかもしれませんが、学会の策定したガイドラインなどによりまずはメトトレキサートを使用することが薦められています。これによっても改善がみられない場合は他の薬剤の併用や、生物学的製剤の導入が薦められています。
-
●メトトレキサート
関節リウマチ治療の大黒柱となる薬剤です。初回服用時は気分不良となることもありますが、徐々に慣れる方が殆どです。すぐに諦めずに可能な限り内服を継続することをおすすめします。但し、体調の悪い時は(風邪など)無理せず休薬しましょう。副作用として白血球減少(骨髄抑制)、間質性肺炎、肝機能障害などが挙げられます。このため内服中は1-2ヵ月毎の定期的な血液検査も必要です。また「咳が止まらない」、「自宅廊下の歩行程度でヒドい息切れが生じる」などの症状がみられれば胸部レントゲン検査やCT検査が必要となります。
-
●生物学的製剤
関節リウマチの炎症の主座である滑膜炎を引き起こす炎症性サイトカインや炎症細胞間の信号伝達、炎症細胞内の信号伝達を直接抑制する薬剤です。作用機序も明瞭であり、治療強化も強力です。投与経路(点滴、皮下注射、内服)や投与間隔も様々であり患者さんそれぞれのライフスタイルに合わせた選択が可能ですので主治医の先生と相談しましょう。肝炎や結核の既往がある方は慎重な投与が必要となります。ご自身で既往にお気付きでない患者さんもおられますので、生物学的製剤の導入前には全ての患者さんでこれらの検査が必要となります。
-
●その他の薬剤
上記以外にも多数の薬剤があります。メトトレキサートや生物学的製剤と比較するとその効果は緩やかな傾向ではありますが、以下のように使い方によっては十分な効果を発揮します。
・メトトレキサート、生物学的製剤との併用で治療効果を向上させる。
・副作用などでメトトレキサートや生物学的製剤が使用できない患者さんに単剤または多剤併用で使用する。
・関節炎の活動性がごく軽微でメトトレキサートや生物学的製剤を要さない患者さんに単剤または多剤で使用する。
などが挙げられます。
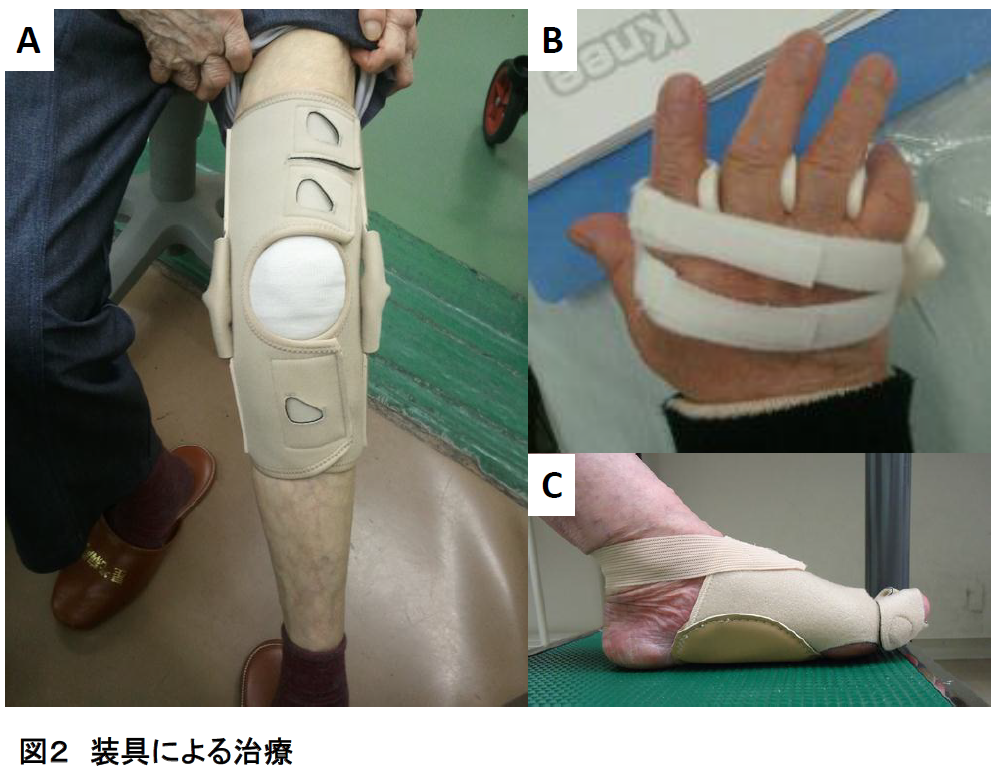
3.装具による治療について
関節リウマチに対する装具治療の目的には固定、矯正、機能補助が挙げられます。固定装具(図2A)が必要なケースは、関節局所の炎症が著しく疼痛が強い時に局所安静を導き除痛や炎症の鎮静を目的に使用する場合、関節が不安定で今後変形が危惧される時の予防に使用する場合、そして既に動揺性を生じた関節の支持性を補うために使用される場合などが挙げられます。矯正装具(図2B)が用いられるケースは、関節の変形が徒手的にある程度正常の形に戻せる場合などが挙げられます。関節全体をガッチリ固定するのでなく、関節における軟部組織の緊張が強い部分を伸長させるような刺激を与えることがこのような装具の重要な役割となります。機能補助装具で最もよく使用されるのが足底挿板(図2C)です。これは足のアーチを支持する機構が破綻した患者さんに用いることで歩行をしやすくするものです。また、足底挿板を使用することによって足底の一か所に体の重みが集中することを避け足底全体に重みを分散させて痛みを和らげる効果もあります。
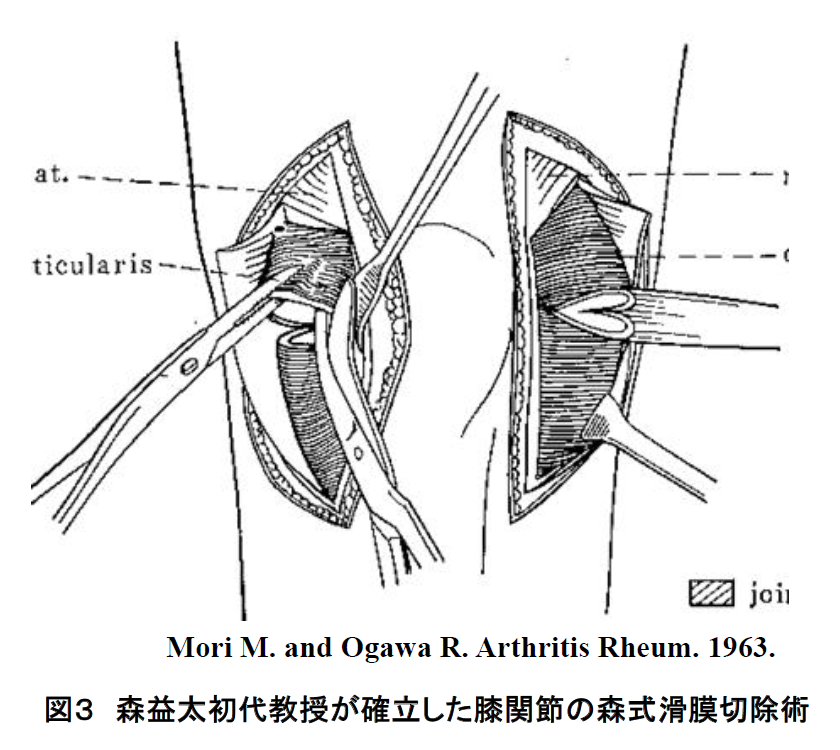
4.手術による治療について
かつて関節リウマチに対する効果的な薬剤がなかった時代は手術が最も有効な治療方法であり、我々関西医科大学整形外科教室も開講以来、森益太初代教授そして小川亮惠第二代教授の指導のもと関節リウマチに対する滑膜切除術の臨床成績の研究を中心に活動してきました(図3)。これまで述べました通り非常に効果的な薬剤の開発とともにリウマチ診療において手術の占める割合は縮小しつつありますが、これらの効果的な薬剤を用いた薬物治療と手術治療をよりシームレスに行うことで各々の効果を更に高めることが可能となることもわかってきました。即ち薬物治療と手術治療双方を十分に熟知したリウマチ専門医がリウマチ患者さんの診療に関わることが重要であるといえます。一方で、関節リウマチは全身の関節が障害される疾患であり整形外科手術が行われる部位は多岐に亘ります。
・脊椎(せぼね)
・肩関節
・肘関節
・手関節(てくび)、手指
・股関節
・膝関節
・足関節(あしくび)、足趾(あしゆび)
などです。
このため1人のリウマチ専門医が全ての手術を行うことは困難であり、手術は各々当教室の脊椎、手、股関節、膝関節各診療班と協力して行います。
これらの手術については各診療班のホームページにも詳しいので、その他の部位における関節リウマチによる変形に対する手術を以下に示します。
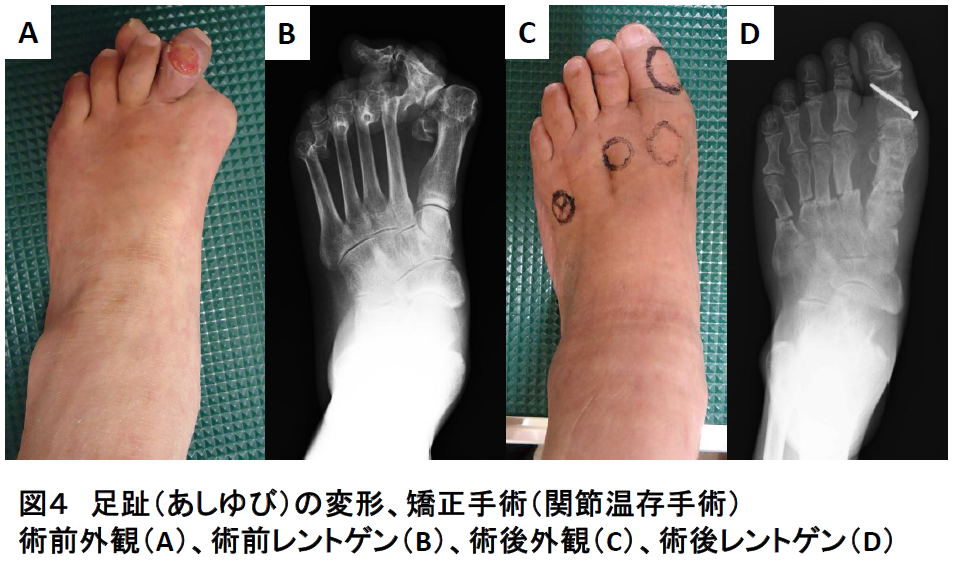
[足趾(あしゆび)の障害]
リウマチ患者さんに最も多い変形です。
・外反母趾が痛い
・足のウラのタコが痛い
・第2趾が痛い
などで歩きにくくてお困りの患者さんが適応になります(図4)。
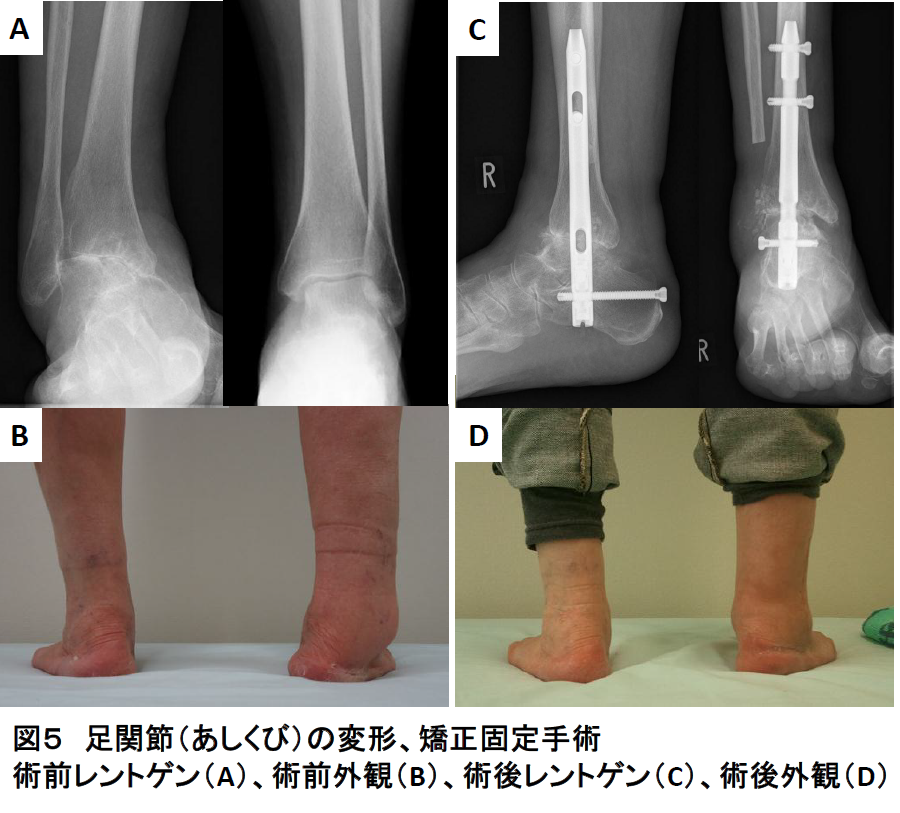
足関節(あしくび)の障害
・あしくびがグラグラで体重をかけると痛みが強くて歩けない患者さんが適応になります(図5)。
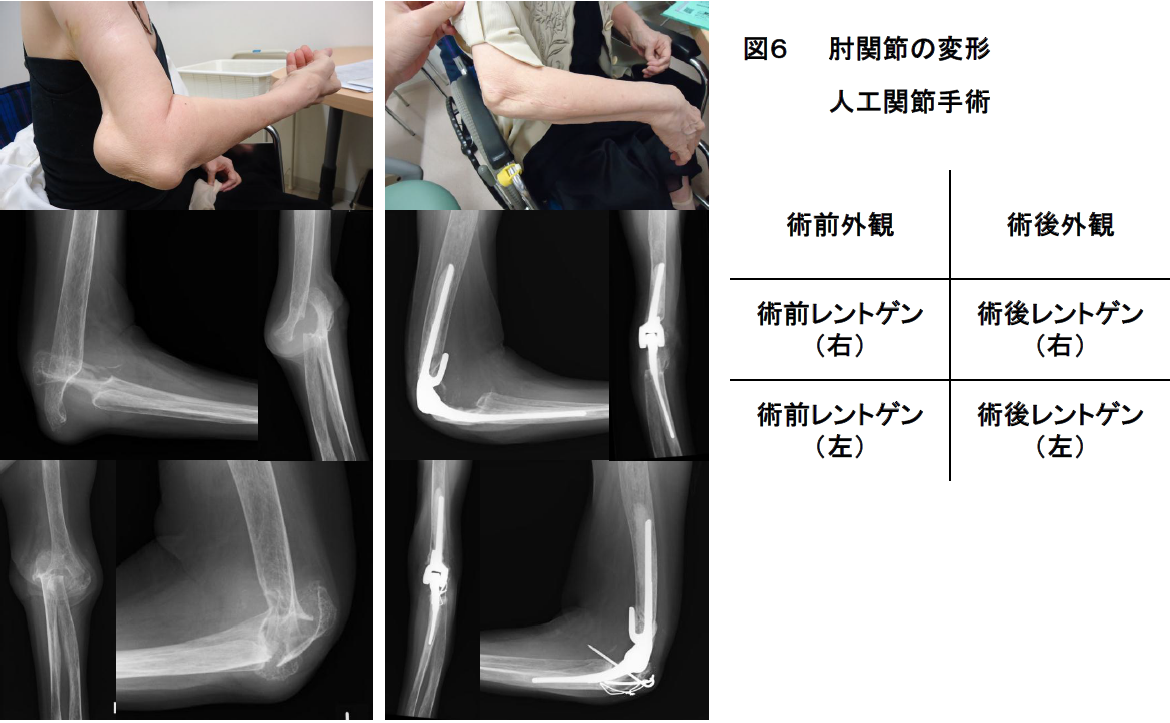
[肘関節の障害]
・肘関節がグラグラで力が入らない
・肘関節がじゅうぶんに曲がらなくて、顔にも手が届かない
などで日常生活に不便を感じている患者さんが適応になります(図6)。
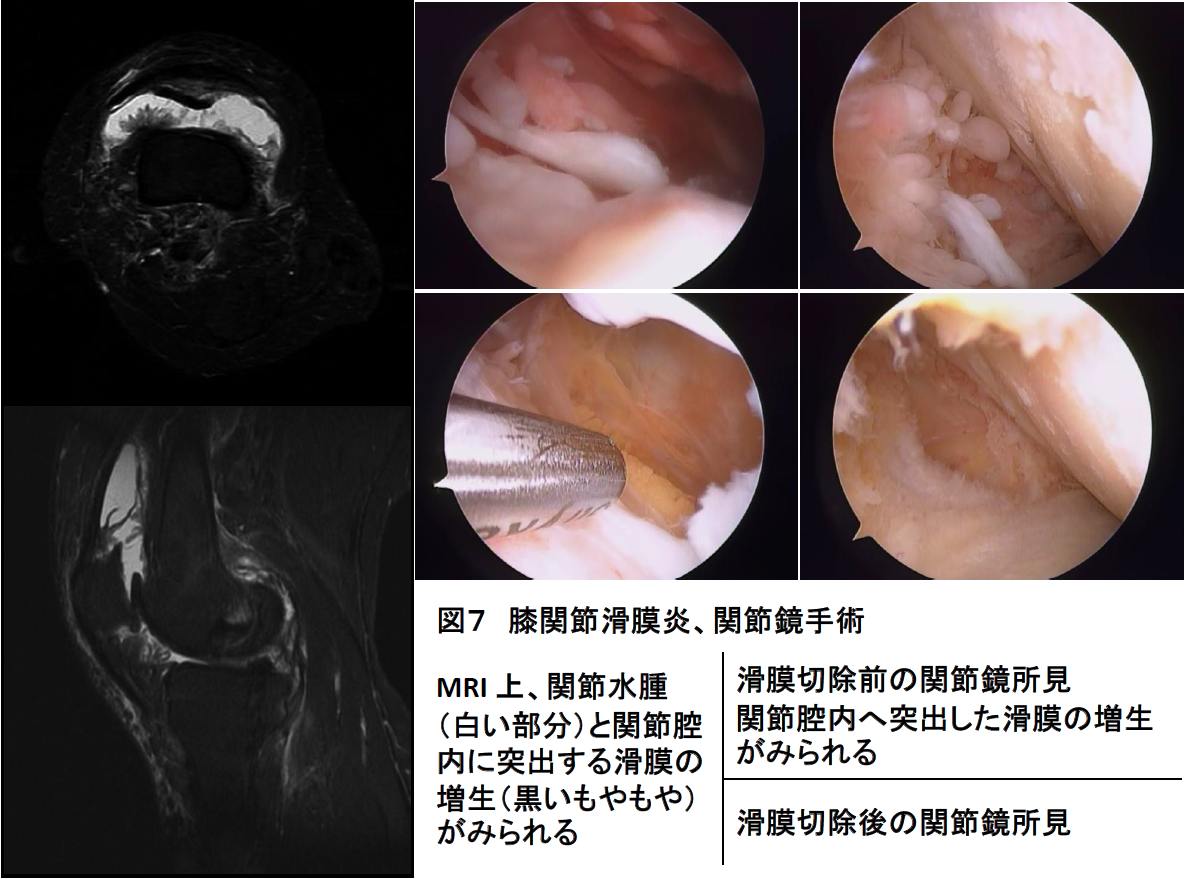
[膝関節の滑膜炎]
滑膜切除術は適切な薬物治療により全身の関節の痛みが消え、血液検査で炎症の反応が消えたにもかかわらず、1か所か2か所の関節の腫れが無くならない患者さんが適応になります。増生した滑膜組織から炎症性サイトカインの産生が持続するため、滑膜切除により物理的に炎症性サイトカインの産生作用を取り除きます。これにより手術局所の症状が改善するのみでなく、使用中の薬剤の効果を高めることができるため全身の関節炎症状の軽快も期待されます。特に膝関節では関節鏡(内視鏡)を用いた手術により、小さなキズで行えることが可能であり非常によい適応になります(図7)。
[患者さんへ]
関節リウマチ診療において薬物治療と手術治療は車の両輪に相当します。両者が有機的に連携することでそれぞれの治療効果が最大限に発揮されます。近年、薬物治療・手術治療の進歩は目覚ましく患者さんにもたらされる福音は多大なものになっている一方で、その先鋭化した両者(薬物治療と手術治療)双方に精通した医師は限られ、「生物学的製剤全てを自在に使い分けることはできるが手術はあんまり詳しくない…」、「リウマチ患者さんの手の変形の手術は自信を持って行えるがお薬のことはちょっと…」という医師も決して少なくありません。我々の使命は「もっと早くメトトレキサートや生物学的製剤を導入していればよかったのに…」や「もっと早く手術をしていればよかったのに…」を少しでも減らすことと考えて診療を行っております。薬物治療が奏効しない患者さん、薬物治療がうまくいっているにも関わらず痛みがよくならない患者さん、手や足の機能障害により日常生活に不便を感じている患者さんはまずご相談下さい。
[学生・初期研修医の皆さんへ]
関節リウマチ外科においては薬物治療に精通した上で、外科医としての本分である手術も的確にこなすことが求められます。「二刀流」ということになり少したいへんですが、その分幅広い経験ができます。そして地域医療の面でもまだまだ関節リウマチを診察できる整形外科医は不足しているといえます。ご家庭や個人の事情でご自身が生涯メスを持って外科医として活動することができなくても、薬物治療の知識はもちろんリウマチ外科医としての経験はリウマチを患い悩める患者さんをより的確に次の治療へおすすめすることができますし、このことは地域医療への貢献になるものと考えます。
我々の仲間に入って頂き、ともに北河内のリウマチ診療ネットワークを支えて頂けませんか。
勉強会など
- ●北河内リウマチ膠原病勉強会(年2回開催)
医師向けの講演会とコメディカル向けの講演会を交互に開催 - ●関西リウマチネットワーク(年2回開催)
勤務医・開業医合同の症例検討会、世話人によるミニレクチャー - ●OCRA会(年1回開催)
大阪府下5大学の整形外科リウマチ診療担当者のミーティング
各施設からの症例提示、外部講師による特別講演 - ●北河内リウマチネットワーク総会(年1回開催)
北河内リウマチネットワークに参加している全ての医師のミーティング
世話人による活動報告、外部講師による特別講演 - ●RAを語る会(年1回開催)
主に教室内リウマチグループを中心とした症例検討会、外部講師による特別講演