適応
分離肺換気が適応のすべての場合について適応がある.特に一側肺の肺膿瘍,膿胸などの感染症や種々の病変により大量喀血を来す危険性のあるような場 合にはDLTが絶対的適応となる.このような症例で気管支ブロッカーを用いると,BBがずれた場合やブロッカーカフを緩める場合に感染性の分泌物を健側に 垂れ込ませてしまう危険性があるためBBを用いるべきではない.従って絶対的適応に関しては特別な理由がない限りDLTを使用すべきである.相対的適応の場合には,気管支ブロッカ-の方が望ましい場合もある.この他左右肺のコンプライアンスが著しく異なる症例で左右肺を別々に換気しなければ良好な換気が行えないような場合もDLTの適応がある.
DLTの種類

[図1] 各種左用DLT
DLTには左用と右用の2種類が存在する.古典的にはCarlens, RobertShow, Whiteといった赤ゴム製のチューブが用いられていたが,現在ではディスポーザブルの塩化ビニル(PVC)製チューブが一般化している.現在日本では8社からディスポーザブルのDLTが市販されている.BronchoCahth (Mallinckrodt), SheriBronch (Seridan), BronchoPart (Rusch), BlueLine(Portex)これにParker社が販売しているものを加えての5種類と日本製として富士システムから先端がらせん入りチューブになった左用DLTとクリエィトメディック社,さらに大研医器から左用の3種類がある.富士システム社製のみシリコン製でチューブは柔らかい.
これらのうちBronchoCathが最もよく使用されている.BronchoCathには左用として28,32,35,37,39,41Frのサイズのチューブが,右用として35,37,39,41Frのサイズのチューブが販売されている.なお Rusch社のみ気管切開患者用の左用DLT(39Frでシャフトの長さが3種類)を販売している.左は最もよく使われているBronchoCahthの写真である.Bronchocathの左用は2018年の時点で第5世代となっており1979年の発売以来改良が重ねられてきた.残念ながら28Frのみデザインは第1世代のままである.なお,第2世代ではチューブ先端のベベルを無くしていたが,第3世代以降のものは第1世代と同じようにベベルが付けられている.ベベルが付けられているとチューブが浅くなった場合にチューブ先端が気管支壁に当たって気道狭窄を来すため問題がある.一方でベベルが無い場合には適切な挿管操作を行なわなければチューブを左気管支内へ進めにくい.おそらくは挿管時の問題を重視してこのようにしたものと推測される.第3世代以降気管支側先端にベベルの付けられた製品と付けられていない製品が存在するため筆者の施設では術中管理を重視し,ベベルのないものを使用してきた.Desaiらも同様の指摘をしている.
最も細いDLTはRusch社の出している26Frである.8-10歳程度の体格の患者であればこのチューブが使用可能である.これより小さい患者の分離肺換気は気管支ブロッカーもしくはシングルルーメンを用いた片肺挿管で行わなければならない.
また,右用Bronchocathも第1世代のままである.これにはBenumofらの「右用Bronchocathは考えうる限り良く作られておりこれ以上の改良はできない」と言うコメントが影響しているのではないかと思われる.右用には右上葉気管支孔にあわせるためのventilation slotが設けられており,また安全域を増すために気管支カフは斜めに付けられている.
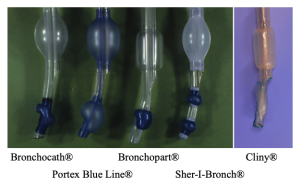
[図2] 各種右用DLT
チューブサイズの選択
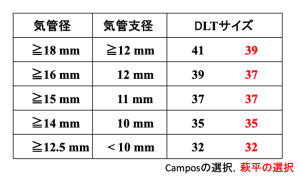
[表1] 気管・気管支径とDLTサイズ
先に述べたようにチューブサイズは画像診断を元に決定する.基本的には気管径を元にする.(筆者は気管径の計測は大動脈弓部の高さで行なっている)気管径と気管支径の相関は高くr=0.77であったため,特に気管支に狭窄が認められなければこの方法で問題となることはない.サイズは可能な限り太いチューブを選択する.もちろん挿管時に抵抗が強いようなら無理をせ ずサイズを下げる方がよい.無理して太いチューブを挿入すると気管・気管支の損傷を起こす危険性があるからである.太いチューブを選ぶ利点は2つある.37Fr以下のサイズでは3.5 mm径までの気管支ファイバースコープ(FOB)しか使用できず,特に喀痰が粘稠であるような症例では喀痰吸引に難渋することも多い.一方39Fr以上のサイズであれば4.9 mm径のFOBが使用できるため吸引操作が容易になる.また視野も広くなり気管支内の観察も行い易くなる.もうひとつの利点は気道抵抗が小さいことである.35Fr以下のチューブでは気道抵抗が大きくなり術前の呼吸機能に閉塞性障害を認めない症例でも呼気延長が起きることがある.37Fr以上のチューブでは呼気CO2曲線が右肩上がりになればチューブの位置異常を疑うが,35Fr以下の場合には必ずしもチューブの位置異常の所見とは限らない.なお32Frではかろうじて3.5 mm径のFOBが使用できるが,28Frになるとさらに細いFOBしか使用できない.気管内吸引の困難さや気道抵抗の大きいことを考慮すればよほどの理由がない限り成人に28Frを使用すべきではないと考えている.28Frは10歳代の小児用と考えた方が良いだろう.Rusch社の26Frは8-10歳の患児に使用可能である.さらに気管径が細い症例では気管支ブロッカーを選択することになる.
なおどの会社にも30Frと言うサイズはラインナップに存在しない.おそらくこのサイズが適応となるのは12-14歳であろうと思われるが,この年齢で手術を要する肺疾患は非常に稀なためにこのサイズが用意されていないと推測している.
羽曳野病院での1000例ほどのデータでは男性の70%には39Frが使用され残りの大部分には37Frが使用されていた.41Frが使用されていることもあった.女性の場合には55%に35Frが32%に37Frが使用されており,10%程度には32Frが使用されていた.この他わずかながら32Frも使用できず,気管支ブロッカーが選択された症例も存在した.このように女性の場合には気管径が細いためにDLTの適応が困難である場合もある.また,一般的に気管内腔径は年齢と共に太くなる.これは気管・気管支の内膜が年齢と共に薄くなるからだと考えている.これらのことを考えると女性の場合35Fr,若年男性では37Fr,中年以上の男性では39Frが第一選択である.もちろんCT画像の計測を元に選択すべきである.
チューブの種類の選択(右用か左用か)
現在我が国で使用されるDLTの90-95%は左用である.これは解剖学的に右主気管支長は左主気管支長よりも短く右用DLTの安全域が狭いためである.従って直接気管支や肺血管を操作しない手術では特別な理由がなければ左用を選択するとよい.しかしながら肺手術では状況に応じて両者を柔軟に使い分ける必要がある.図3に左用Bronchocathの安全域を示している.左用の場合には十分な安全域がある.
[図3] 左用Bronchocathの安全域
一般的には肺切除以外の症例は,現在のDLTでは左用を選択するのが無難であると考えられる.肺切除術の場合,術側と対側にチューブ先端が挿入されるようにチューブを選択する.これは術中所見により術式が変更になった場合にも対応できるようにするためである.例えば予定術式が左上葉切除術であったが,腫瘍の肺血管への浸潤度や断端の病理所見から左肺全摘術に変更になったとする.右用DLTを使用していた場合にはそのままで何ら問題とならないが,左用DLT を使用していた場合には切除直前にチューブを気管内まで引き戻す必要がある.注意しなければ血液や感染性分泌物を健側に垂れ込ませてしまう危険性もある.
我々は左肺全摘術もしくはその可能性がある場合には右用DLTを第1選択としている.ここで問題となるのは右用DLTの選択の可否である. Benumofらの右用DLTの安全域の定義に基づくと右主気管支長が10 mm未満の症例には右用DLTは使用できない.この基準からすれば日本人の場合約20%で右用DLTが使用できない.欧米人でも約11%で使用できないと言うデータであった.ただ,Benumofの安全域の定義では気管支側カフは気管内に突出してはいけないという条件が存在するが,実際にはこの条件は必ずしも必須ではないため,現実に右用DLTが使用できない症例はここまで多くはない.Camposらは40例の左開胸手術に20例ずつ左用と右用のDLTを使用したが,右上葉が虚脱した症例は1例もなかったと報告している.しかしながら上述のように右用Bronchocathの適応が困難である症例が一定数存在するのも事実である.
我々は,この右用DLTの欠点を補うべく,右用DLTの気管支カフのデザインの改良を行った(参考文献4).現在この右用DLT(Cliny)はクリエイトメディック社から市販されている.筆者は「気管支カフは気管支内に留まらなければならない」と言う従来の概念を改めて「気管支カフは換気を妨害しない限り一部は気管内に存在しても良い」と言う概念の元に右用DLTの改良に取り組んだ.その結果Clinyチューブの元になるデザインを開発した.開発には当時日本メディコ(株)に勤務しておられた福田浩史さんに非常にお世話になった.Clinyの右用DLTの留置安全域は左用DLTとほぼ同等であり,これによって左右のDLTの選択に際し解剖学的問題を気にすることがほとんど無くなったと言える.もちろん後述するtracheal bronchusが存在する場合には問題となるがその場合には左用DLTの適用も困難である可能性が高い.37Fr右用Clinyチューブの写真を図4に示す.
このチューブが利用できるようになってから,肺葉切除術などで肺動静脈や気管気管支の操作を必要とする手術においては適応である限り健側に先端が入るチューブを選択している.

[図4] 右用Bronchocathと右用Cliny
一方、左に関してはBenumofの定義する安全域が十分に得られないような症例は通常存在しない.このことをみても左用の方が使用しやすいことが理解できる.ただしBenumofの安全域の定義には気管側開口部が左気管支内へ入ってしまう状況などは想定されていない.また,チューブが浅くなると安全域であっても気管側開口部が気管壁に向かうため,気道が狭窄ぎみになることもある.これらの点を考慮すれば実際の安全域はBenumofの定義ほど広くはなく,現実的な意味ではせいぜい10 mm程度と考えた方がよい.
さて,上記のように多くの場合左用で管理可能であるが,左用が適応できない場合も存在する.このような状況を以下に示す.これらの状況のうち1,2の場合には右用DLTが適応となりうるが,3や4の場合にはDLTそのものが困難である.DLTが使用できない場合にはBBやSLTを使用することになる.
[表2] 左用DLTが適応できない場合
- A. 気管・気管支の偏位により左主気管支へDLT先端を進めることが困難な場合
- 胸部大動脈瘤(特に大動脈弓部にかかる場合)
- 結核後遺症
- 縦隔腫瘍などによる圧排
- B. 左気管支に病変が存在する
- 腫瘍などにより左主気管支が狭窄している場合
- 左主気管支に腫瘍,潰瘍,瘻孔などが存在する場合
- C. 気管に病変が存在する
- 種々の原因で気管狭窄がありDLTが挿入できない場合
- D. Tracheal bronchusが存在する
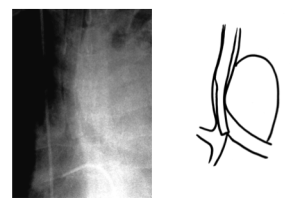
[図5] 弓部大動脈瘤と左用DLT
図5左の写真は胸部大動脈瘤のために気管が右方に偏位し,左用DLT先端をうまく左主気管支内に誘導できなかった時のものである.CRの機能を利用してハイコントラスト化してある.また,右図にはこの写真のシェーマを示す.チューブ先端は気管分岐部に当たってしまっている.
ではなぜ,このような場合にファイバースコープの誘導でも左主気管支内にチューブが進んでいかないのだろうか?
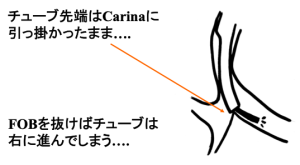
[図6] 左用DLTが左主気管支に入らない理由
その理由を示したのが図6である.ファイバースコープの外径とチューブの内径に差(gap)が存在するため,ファイバースコープは左主気管支内に進むもののチューブ先端は気管分岐部に引っ掛かったままで進まないのである.チューブを押した後,ファイバースコープを抜去するとチューブは右主気管支内へ進んでしまう.この際に,右第2分岐を気管分岐部と誤認してしまうと大変なことになる.FOBの項でも解説したようにファイバースコープで確認するためにはさらにその先の構造を確認する必要がある.それよりは聴診で確認すべきである.
なおある程度の角度までであれば,左図のようにディスポーザブルのEschmann tube introducer(挿管困難用のブジー)を気管支ルーメンに通しておきこれをガイドとすればうまく左に進められることもある.この方法は35Fr以上のBronchocathであれば適応可能である.尤もこういう症例ではチューブの弾性のためにチューブが浅くなり易いため術中に思わぬトラブルが生じることもある.チューブが一旦浅くなって気管内まで戻ってしまうと次に深くすればほぼ間違いなく右気管支内にチューブが迷入する.迷入したことが判断できないと致命的なトラブルになり兼ねないのでこのことを知っておく必要がある.
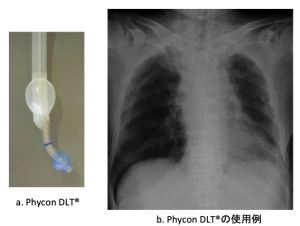
[図7] ファイコンDLT
2002年に富士システムから先端がらせん入りチューブになった左用DLTが市販された(図7).現在33,35,27,39Frのサイズのものが存在する.このチューブを上記のtube introducerでもBronchocathが左に誘導できなかった症例に試したところ,比較的容易にファイバースコープガイド下に先端を左に誘導できた.浅くならないように管理する注意は必要であるが,偏位した気管を持つ症例には有用である.
DLTの挿管方法と位置決め
ここではBenumofのAnesthesia for Thoracic Surgeryに書かれている,FOBを用いない一般的なDLTの挿管方法について解説する.なおカリーナフックの付いたチューブ(Carlensタイプ)は挿管時の安全性に疑問があるためここでは解説しない.
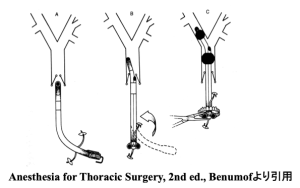
[図8] 左用DLTの挿管手順
挿管時にはチューブ先端のカーブが通常のチューブと同じ方向になるようにしてチューブを進め気管支側カフが声門を通過したらスタイレットを抜去し,注意深くチューブを廻しチューブの口側開口部が真上を向くようにする.この状態ではチューブの先端は目的の気管支の方向に正しく向いているはずである.この状態でチューブを十分な深さまで進める.重要なことはこれらの操作時に無理な力を加えないことである.DLTは通常のチューブよりも硬く,また複雑な形状をしているため注意しなければ気管・気管支の損傷を起こす可能性があるため取り扱いに注意しておかなければならないのである.挿管後,気管側および気管支側のカフを膨らませ用手換気しながら左右の聴診を行う.さらに鉗子を用いて左右それぞれの片肺換気としてチューブの先端が正しい気管支に入っているかどうかを確認する.もちろんFOBの熟練者ならこの段階でFOB下に観察しながら左右を確認してもよいが,聴診の方が左右を的確に判断できる.FOBを用いた場合にはFOBの項に記述したように気管分岐部と右の第2分岐を正しく見分けられる技量が必要である.「百見は一聴に如かず」である.
挿管後に左右が正しく(左用DLTなら先端が左主気管支に,右用DLTなら先端が右主気管支に)入っていることを確認すれば直ちに体位変換を行う.体位変換によってチューブ位置は動いてしまうため,体位変換前に正確に位置決めをする意味はない.体位変換後にFOBを使用して適切な位置にDLTを置けばよい.術中注意する点は左右へのベッドのローテーションによって頭部が動いてしまうことである.頭部が動くとチューブは浅くも深くもなる.従って頭部を適切に固定しておくことは重要である.これ以外にチューブの位置が動いてしまう原因としては,(1)術操作で肺が牽引された場合,(2)チューブの弾性によって徐々に移動してしまう場合,(3)蛇管の重みなどでチューブが引っ張られた場合,などが挙げられる.これらの原因でチューブ位置が変わる場合には,そのほとんどが浅くなる方向にチューブが動く.こういった点からみてもDLTの位置を決める場合には許容範囲の中で深めにチューブを置いておく方が安全であると言える.
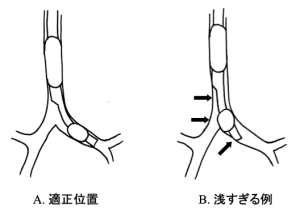
[図9] 左用Bronchocathの適正位置
Benumofは「適正な位置に置かれたDLTはいかなる気道狭窄も起こさない」と記述している.一般的な教科書では左用DLT(Left BronchoCath)の適正位置は気管側開口部からFOBで観察した時に気管分岐部直下に気管支側カフがわずかにみえる程度としている.DLT先端が 左上葉気管支内に入らないようにするには確かにこの位置は適切である.しかし,第2世代以降のBronchoCathでは気管支側カフの近位端からチューブ先端までの距離が5 mmほど短くされていること,および先に述べたように術中チューブ位置が動く場合には浅くなる方向に動きやすいことを考慮すれば,もう少し深めの方が安全である.第3世代以降のBronchocathの場合には気管支側に付けられている黒い(銀色の?)リングを気管分岐部に合わせれば良い.もちろんこの際には気管支側から観察した場合にDLT先端が左上葉気管支内に入っていないことを確認しておく必要がある.図10は第1世代と第3世代(以降)の適正位置の違いを示したものである.
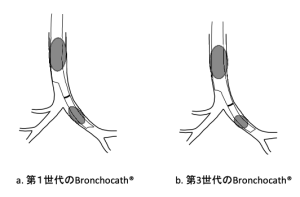
[図10] Bronchocathの世代の違い
図9に左用DLTの適正位置を示す.ここでは上述のように気管支側カフは左主気管支内にきっちり入っているが,どちらの気道にも狭窄がないことが解る.この図は37Fr BronchoCathRの実寸を元に作成している.一方,図9右ではチューブが浅くなり気管支側カフの一部は気管内に突出しかけている.この状態では左側の気道はチューブ先端が気管支の側壁に当たって狭窄しており,また右側では気管側開口部が気管側壁によって狭窄を来していると同時に気管支側カフによって右主気管支入口部にも狭窄が生じている.この例はかなり極端な例であるが,チューブが浅い場合にはしばしばこのような気道の狭窄が左右両方に起こり得ることを知っておく必要がある.
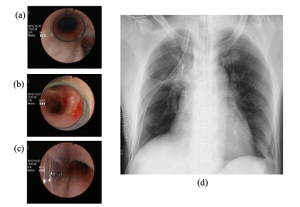
[図11] 左用Bronchocathの適性位置(FOBおよびレントゲン像)
図11(a)のファイバースコープ像は左が我々がbestと考えている状態のものである.Bronchocathの場合気管支側カフの手前にある銀色のマークがちょうど気管分岐部の位置に来る状態である.もちろんこの状態でチューブ先端が図11(b)のように左の第2分岐を越えないことが条件である(図11(b)では左第2分岐が視認できている).身長150cm以下の小柄な患者さんの場合(多くは女性になる),この位置ではDLT先端が左下葉支に進んでしまうことがあるため注意しなければならない.その場合には少し浅い目にするべきである.ファイバースコープでは必ずしも左の上葉気管支と下葉気管支をはっきり視認できない場合もあるが,聴診で上葉と下葉の呼吸音が確認できれば問題となることはない.これはファイバースコープの視野角の狭さの問題でくある.図10(c)は気管側からの様子であるが,気管支側の青いカフは全く見えない.
ダブルルーメンチューブを選択する時に,「縦隔に圧迫されないようするために換気側に先端が来るようにした方がよい.」という意見があるが,現実には気管が縦隔に圧迫されて気道狭窄を来すことは通常ありえない.浅くなったダブルルーメンチューブから見たときのこのようなファイバースコープ所見を誤って解釈しているものと推定される.気管側開口部の直下に気管分岐部が見えるようにチューブ位置を調整しておけばこのような事態は生じない.私は,肺切除術(肺葉切除,肺全摘)でなければむしろ気管側で換気する(非換気側にチューブ先端が入る)ように左右のチューブを選択すべきと考えている.一般に気管側の方が気道抵抗は小さく,またチューブのずれによる換気障害も気管支側で換気するよりも起こりにくいと考えているからである.
左のファイバースコープ像は浅い位置に置かれた左用DLTである.気管側開口部の正面には気管側壁が見えており,気管支側カフも気管内に突出している.丁 度先の模式図の右側の図に相当する状況である.気管が右側に偏位している症例では浅くなるとこれよりもさらに気管側開口部が気管側壁に押し付けられた形となり気道狭窄が生じる.縦隔で気管が圧迫されていると錯覚する理由はここにあると考えられる.
ファイバースコープの観察に慣れてくるとBronchocathの場合には図11(a)のように気管支側ルーメンからチューブを通して気管分岐部を確認することもできるようになる.
右用DLT
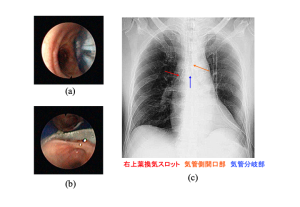
[図12] 右用Bronchocathの適正位置
右用DLTはメーカーによってその形状がかなり異なるが,ここではまず最も普及している右用Bronchocathについて解説する.右用DLTの場合も挿管操作は同様である.右用の場合には気管支側カフが特異な形状をしており,また右上葉気管支用のスロットがある.実際の位置決めではこのスロットを通してファイバースコープを右上葉気管支まで進めることができれば安心であるが,FOBの視野角は120度程度であることや気管支側カフを膨らませた場合にはチューブは気管支壁から離れる方向に動かされることを考慮すれば厳密に右上葉気管支口と換気用スロットの位置が合っていることを確認できている必要はない.呼吸音に問題がなく,気道抵抗が異常に高くなっていなければ多くの場合問題は生じない.左図のように少々ずれていても換気に支障を来すことは少ない.適応さえ誤らなければ右用DLTも十分快適に使用しうることを知っておくとよい.
左用DLTを用いた場合,状況によっては当初先端が正しく左主気管支内に入っていたにも係わらず外科医の術操作などによりチューブが浅くなり,次にチューブを深くすると先端が右主気管支内に迷入してしまうことがある.熟練した麻酔科医であれば状況を正しく診断して対処可能であるが,こういったことが起こりうることを知っていなければ適切な対処が行えず重篤な換気障害を引き起こしてしまう可能性がある.一方,右用DLTでは浅くなっても次にチューブを深くした時に左に迷入することはまずありえない.その意味では右用DLTは使える症例では苦労はない.
左右のチューブの選択の項で示したように現在では筆者のデザインした右用DLT(Cliny)がクリエイトメディック社より発売されている(図4右).このチューブの気管支側カフはこれまでの製品よりも細長くしてあり,かつカフの近位端は気管側開口部のすぐ対側に位置するように作られている.また右上葉気管支用の換気スロットも2つにしてあり,バリエーションの多い右主気管支長に対応できるようになっている.
図13はCliny右用DLTの位置決めをした時のFOB像である.この症例では手前の換気スロットと右上葉気管支開口部が一致している(図13(a)).FOBを上葉支に進めた像が図13(b)である.上葉の3分岐が確認できる.図13(c)は右先端の出口空の像である.右中葉支とB6および底区域支の開口部が確認できる.この像のように先端が右中葉支の手前にあれば位置は適正と考えて良い.図13(d)は左側の気管側開口部空のFOB像である.開口部の直下に気管分岐部が見えている.右用BronchoCathのように浅い位置になってしまうことが無いのがこのチューブの利点でもある.
この右用DLTは,左用DLTと同じくらいの許容度があるため右用DLTに慣れていない麻酔科医でもストレス無く使用できると思われる.是非一度試して頂きたい.
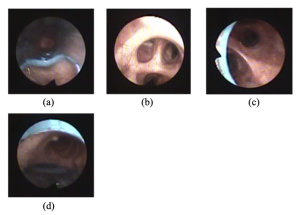
[図13] Cliny 右用DLTの適正位置
DLTで分離肺換気を行う際の注意点
ここまでに述べてきたようにDLTを用いた分離肺換気を快適に行うには,以下の点に注意する.
- 適切なサイズ及び種類のDLTを選択する.
- DLTを最適の位置に置くこと.
- DLTを患側に,抜けて来ないように固定すること.
- DLTの位置極めが完了したら速やかに分離肺換気を開始する.
- wetと考えられるケースでは患側肺に持続吸引を行なっておく.
- 必要に応じて採痰する.
- 両肺換気に戻ったら盲目的及びFOB下にしっかりと採痰してから気管支側カフを虚脱させる.
適切なサイズのDLTを選択することは重要である.細いDLTほど深く入りすぎたりするし,気管支側カフを膨らませる空気の量も多くなりDLTをずれ易くする.また最適な位置にDLTを置くこともポイントである.左用のDLTであればどのメーカーのものでも原則として気管支側の開口部の直下に左第2分岐が見え,かつFOBを左上葉にも入れることができる程度であるのが良い.左第2分岐が遠い場合にはチューブが浅すぎることが多い.気管側からみて気管支側カフが見えている場合は浅すぎることが多い.右用DLTに関してはClinyを使用するのが良い.右用Clinyであれば気管支側先端を右中葉支の直上に置けばほとんど問題なく使用できる.もちろん術前にtracehal bronchusが無いことを確認しておくことは言うまでもない.
慢性気管支炎がある場合や,肺門近辺の腫瘍で末梢側が肺炎を起こしているような場合,胸膜炎の既往があり,肺と壁側胸膜に癒着があるような場合で剥離操作で出血すると気管支内に血液が流れてくることがある.こういった場合には喀痰や血液を常に除去できるように患側肺に持続吸引を掛けておくことを推奨する.これによってaccidentalに健側への垂れ込みを防ぐことができるのである.
分離肺換気中の低酸素血症の主な原因はチューブの位置異常と喀痰による(一部は重力による)無気肺の形成である.胸腔鏡手術ではかつての開胸術ほど気管支が牽引されることはないため術中にチューブの位置を修正する必要はほとんどないのが実情である.従って現在では分離肺換気中に低酸素血症になった場合にまず行うことは気管内吸引と換気肺の加圧であると言って良い.余裕があるならFOB下に観察して選択的に採痰しても良い.低酸素が厳しい場合には術者と相談して一時的に両肺換気とした上で患側肺にCPAPを掛けるなどの対処を行う.
分離肺換気に慣れてくれば,DLTもほとんどSLTを使用する程度の感覚で使えるようになる.
参考文献
- Carlens E. A new flexible double-lumen catheter for bronchospirometry. J Throac Surg 1949;18(5):742-6
- White GMJ. A new double-lumen tube. Br J Anaesth 1960;32:232-4
- Robartshaw FL. Low resistance double-lumen endobronchial tubes. Br J Anaesth 1962;34:576-9
- Desai FM, Rocke DA. Double-lumen tube design fault. Anesthesiology 1990;73:575-6
- Benumof JL: Anesthesia for Thoracic Surgery. 2nd edition, Philadelphia, W.B. Saunders Company, 1994
- Benumof JL, Partridge BL, Salvatierra C, Keating J: Margin of safety in positioning modern double-lumen endobronchial tubes. Anesthesiology 1987;67:729-38
- Campos JH. Currnet techniques for perioperative lung isolation in adults. Anesthesiology 2002;97:1295-301
- Campos JH, Massa FC, Kernstine KH. The incidence of right upper-lobe collapse when comparing a right-sided double-lumen tube versus a modified left double-lumen tube for left-sided thoracic surgery. Anesth Analg. 2000;90(3):535-40
- Hagihira S, Takashina M, Mashimo T. Application of a Newly Designed Right-sided, Double-lumen Endobronchial Tube in Patients with a Very Short Right Mainstem Bronchus. Anesthesiology 2008;109(3):565-8
- 萩平 哲.JSAレフレッシャーコース2002-2004. D.呼吸器系,気道・気管・気管支手術の麻酔.社団法人日本麻酔科学会編.MEDSI.2006.
- 萩平 哲.右用ブロンコキャス使用上のコツ(質疑応答). 臨床麻酔 26(8):1251-2, 2002
- 萩平 哲.肺手術におけるダブルルーメンチューブの選択. 心臓血管麻酔学会雑誌,2003;7(1),135-9
- Hagihira S, Takashina M, Mori T, Yoshiya I. One lung ventilation in patients with difficult airways. J Cardiothoracic and Vascular Anesthesia 1998;12(2):186-8
- Hagihira S, Maki N, Kawaguchi M, Slinger P. Selective Bronchial Blockade in patients with pre-existing contra-lateral lung surgery. (case conference) J. Cardiothoracic and Vascular Anesthesia, 2002;16(5):638-42
- Conacher ID: Implications of a tracheal bronchus for adult anaesthetic practice. Br J Anaesth 2000; 85:317-21
- 萩平 哲.気道出血と分離肺換気.日本集中治療医学会雑誌.13(1): 18-20, 2006.
(Ver 1.00) 2018.12.22 文責 関西医科大学麻酔科学講座 診療教授(呼吸器外科麻酔担当) 萩平 哲
